février
2026

La réforme des astreintes médicales hospitalières, concernant les médecins, pharmaciens et odontologistes exerçant une permanence et/ou une continuité des soins dans les établissements publics de santé, est entrée en vigueur le 1er novembre 2025, en application de l’arrêté du 8 juillet 2025 ad hoc. Précédemment, des mesures transitoires ont été mises en place du 1er juillet au 30 octobre 2025. Cette réforme est le fruit d’une construction entre les organisations représentatives de praticiens hospitaliers et la DGOS, en présence de la représentation des directions (FHF).
Suite à de nombreuses remontées des praticiens sur le formulaire « contact » du SNPHARE, le SNPHARE a souhaité faire un bilan des freins à l’application de cette réforme.
Une enquête-flash, d’une durée d’une semaine, a été diffusée en ligne du 19 au 25 janvier 2026. Les résultats sont édifiants.
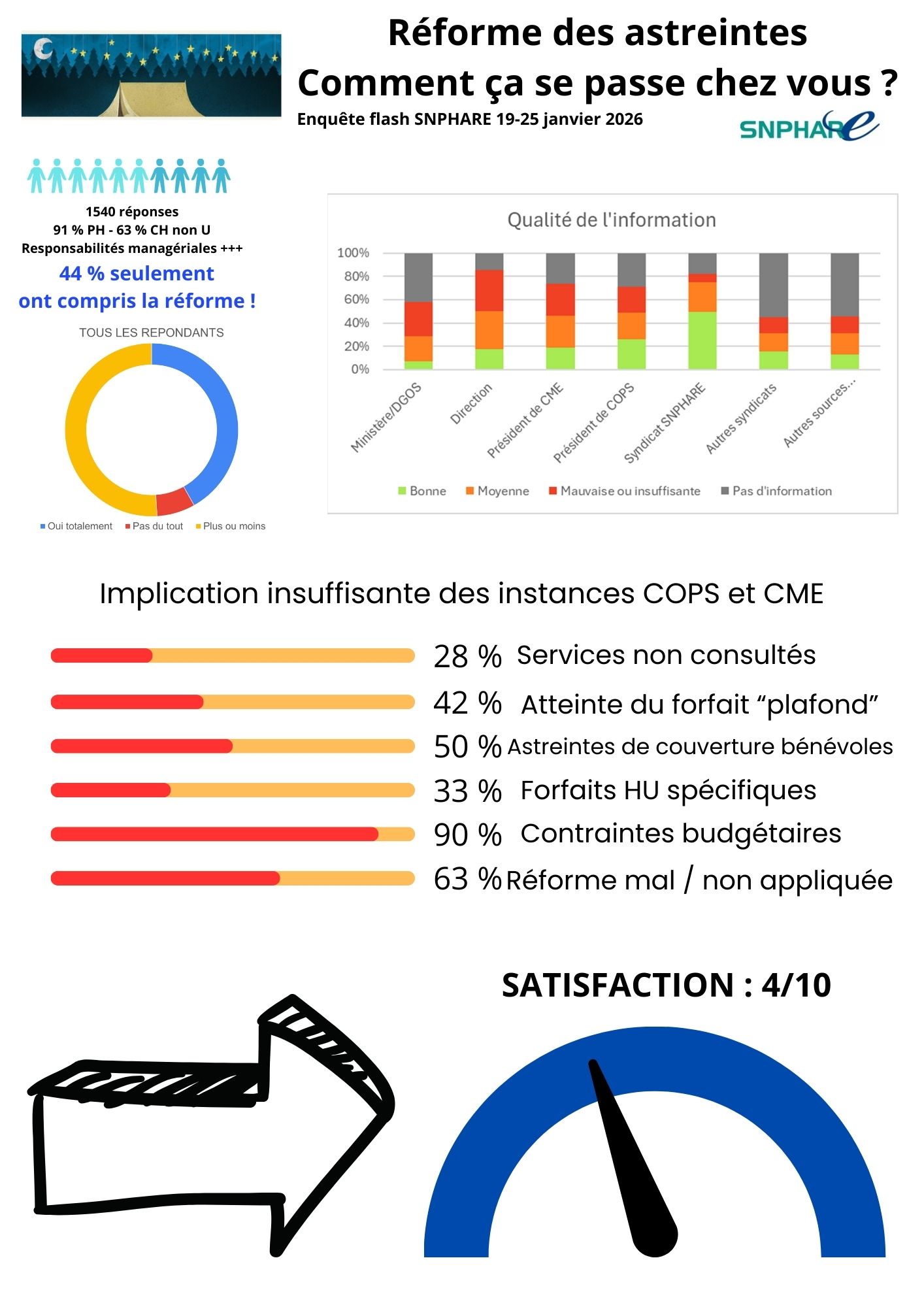
1540 praticiens ont répondu, les praticiens ayant des fonctions managériales sont sur-représentés dans l’échantillon.
6 points ressortent de cette enquête
- Le défaut d’information : la moitié des praticiens n’ont pas compris suffisamment la réforme ; l’information par les tutelles et la gouvernance médico-administrative est clairement défaillante.
- Le dysfonctionnement des instances consultatives : absence de collégialité, évaluation de la pénibilité des astreintes au pifomètre, défaut d’implication voire bypass des instances.
- L’oubli de la prise en compte du travail de télémédecine, qui est pourtant l’une des évolutions majeures du travail médical au XXIème siècle
- L’obtention de tarifs sans pouvoir atteindre le plafond – qui était le but de la réforme. Le plafond de 280 euros a parfois été réservé à certains statuts (HU) voire interdits à l’échelle d’un GHT ou d’une région.
- Un texte inadapté aux hospitalo-universitaires – notamment les plus jeunes – qui n’ont pas accès au temps de travail additionnel (TTA) jusqu’ici
- Une application de la réforme régulièrement dévoyée, notamment concernant le décompte du temps de travail en astreinte et sa valorisation.
A ceci, se surajoute une opacité quasi-totale de la répartition du financement – prévu dans la Loi de Financement de la Sécurité Sociale (LFSS) 2025 – entre les ARS, et entre les établissements de chaque région. Les contraintes budgétaires des établissements ont en effet pourri la négociation des tarifs pour valoriser le travail des praticiens (90 % des répondants).
Au total, la satisfaction des praticiens est médiocre (médiane à 4/10) : d’une bonne réforme, maturée sur plusieurs années avec l’ensemble des parties prenantes, on arrive à une revalorisation parfois satisfaisante, souvent source de problèmes et de constat de perte de rémunération.
Le SNPHARE fait des propositions à la DGOS :
- La diffusion d’une information nationale globale, pédagogique, à destination de l’ensemble des praticiens (financement de la réforme, méthodologie d’établissement des tarifs, distinction entre forfait et valorisation du temps de travail, modalités de cette valorisation)
- L’intégration dans le texte de la reconnaissance des actes de la télémédecine et leur prise en compte dans le décompte du temps de travail
- L’obligation, en semaine, du respect du repos quotidien, et ce, sans « dette » de temps de travail pour le praticien
- L’adaptation du texte aux statuts hospitalo-universitaires, dont l’accès pour les chefs de clinique-assistants (CCA) au temps de travail additionnel (TTA)
- L’exigence d’une clause de revoyure avant la fin du 1er semestre 2026 pour un bilan national de la réforme des astreintes, selon une méthodologie définie.
- La transparence sur l’octroi des financements de la DGOS vers les ARS et de chaque ARS vers les établissements en région.
- Une majoration du TTA en rapport avec l’inflation des vingt dernières années
- La réécriture de l’arrêté du 30 avril 2003 sur la permanence des soins, afin de lui redonner une lisibilité sans laisser libre cours à l’interprétation.
Contact presse : Dr Anne Geffroy-Wernet 06 63 83 46 70







 Vous ne recevez pas nos lettres d'information,
Vous ne recevez pas nos lettres d'information, 




